作者 / 陈子杨 Dr.outside
讲个死亡案例,对所有医生来说都是非常重要的一课。
真实发生的,一天下午四五点的时候,病房来了一个胃癌患者,五十多岁一个女的。
医院有这么一个不合规的行为,就是下午入院的患者会不给做任何检查。
因为下午患者一般都吃过两顿饭了,肝功、腹部超声等检查都做不了。如果让患者做,就需要抽两次血,患者也要排两次队伍。
所以为了方便护士也方便患者,会把所有检查累第二天,一次性完成抽血检查。
顺便说句那会我们医院还没有床旁心电图,病人也是统一去门诊部做的。
所以这个患者住进来以后没事,直接上床开始睡觉。
过了一会患者的儿子来找主管大夫,说他妈妈最近几天晚上失眠,希望给开点助眠药。
主管大夫说你白天睡觉晚上肯定睡不着,肿瘤病人还是不要用镇静的药物,免得出现一些意外。
结果意外真来了,患者半夜突发呼吸心跳骤停,因为是半夜,家属发现的晚,医生护士去的时候心跳呼吸都停了,抢救根本没意义,很快就宣布临床死亡了。
大家猜一下啊,这个病人是因为什么死亡的?
这件事过年很久了,患者家属最后也没有任何不满,所以也就没尸检,死亡原因就成迷了。
但大胆假设来说,患者入院的时候,可能已经是肿瘤晚期了。
依据就是胃癌 + 失眠,对于肿瘤病人来说,肿瘤远处转移可能有各种因素导致失眠,
比如转移到脑,导致颅内压增高,就会有头痛、头晕、头胀等神经症状,
转移到膀胱会引起疼痛以及尿频、尿急、尿痛的膀胱刺激征,也会导致失眠。
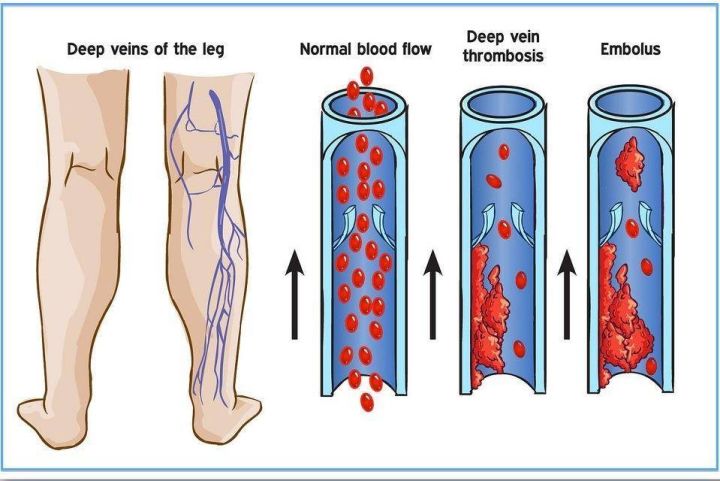
而同时,患者肿瘤处于高代谢状态,凝血功能也会跟着改变,从而导致下肢深静脉血栓,突然一个大栓子脱落栓塞到肺部,然后死亡。
这只是大胆假设,但没有机会求证了,
这件事家属虽然没闹,但医院也是吸取了教训,进行整顿,后来就有床旁心电图了,下午抽血护士也不翻白眼了,但我敢肯定,如果这个情况一模一样的复制一遍,全院 100% 的科室还要中招。
但还是给我有一些教训,那就是:病人什么情况下会突然死亡。
这里把我总结的经验也分享给大家。
注意,是突然死亡,而不是那种失血休克、感染休克死亡,这些都是可预见的,
我们讲不可预见的情况。
假如你接诊了一个患者,单个器官组织什么病都行,但大体是个健康人,能自己行走,对答切题,不发烧血压正常,
他会因为什么,在 24 小时内死亡?或者说顺顺利利进了手术室,却在术后 24 小时死亡?
无非关乎的就是心肺脑这三个器官,这三个是人的核心,一旦出急性的问题你一个非专科的大夫是治不了的,所以你要做好识别,一旦发现尽早把病人送给神外和心内的同事那去。
首先是脑的问题,
导致死亡常见的就是大面积脑梗和脑疝,像本身高龄又合并 高血压 高血脂 糖尿病 高半胱氨酸的病人,血管又细又硬,都是脑梗的高发人群,手术一定要慎重,极大可能麻醉后几天脑梗,一定要细心观察,提前联系科室。
比如你推病人去做颅脑 CT,做完了就直接推神外神内 ICU 去,别往病房拉。
不止脑梗会引起脑疝,颅内肿瘤、脑出血同样会引起脑疝,要注意检查患者神经系统,一有不对及时识别。
其次心血管的问题,
心脏其实比颅脑的问题要简单,因为我们术前要做心电图和心超嘛,问题大了直接就不做了,转心内科去。
术后出现问题大部分是血流动力学改变引起的,及时识别做好心律失常的药物干预,熟悉心肺复苏,不太容易死亡。这里对抢救病人的流程熟悉一些,都不会有太大问题。
至于心衰那就更没什么操心的了,时间窗口长的很。
唯一要注意的是心梗和夹层,夹层可以靠术前 CT 做初筛,有问题再做 CTA,心梗就看命了,那实在遇上了大面积心梗没办法就是没办法,但治疗前一定要和家属沟通好。
肺上的问题分两种,
一种是肺功能的问题,重度感染啊、呼吸窘迫综合征,这些虽然重,但时间窗够长,发现了走正规流程会诊专科都不会要命。
那另一种就是肺栓塞,这是非常要命的,
之前我们参加一个小型的血管外科讲座,有个教授说了一句意味深长的话:肺栓塞能治好,不是血管大夫有多牛逼,而是栓子并不致命。
当然这个话有夸张的成分,但核心意思很明显,一旦出现大面积肺栓塞,没得治,只有死。
所以我们接诊高龄患者、肿瘤患者、长期卧床患者,入院第一件事就是给他查个下肢静脉彩超,有深静脉血管就要启动应急预案,告知血栓风险,建议患者做滤器植入。
住院期间如果有大手术、长期卧床、且患者本人有吸烟史、检查有凝血异常的,要多注意患者下肢,有没有疼痛肿胀,最好是两三天就做一次床旁彩超,做到出院为止。
同样的,VTE 评分够了,抗凝、气压泵也是每天都要做的,短效的抗凝剂造成出血的可能性很小,就算出了也不会死人,这一点也要拿捏清楚。
做到这些,基本就能杜绝患者在正常情况下突然死亡。
来源:知乎